Afin de définir des politiques ou de choisir des interventions appropriées pour combattre ou prévenir la malnutrition les décideurs, les planificateurs, les gestionnaires et les nutritionnistes ont besoin de connaître avec précision, la situation nutritionnelle considérée et ses causes.
Une appréciation de l'état nutritionnel ne se justifie que lorsqu'elle représente le point de départ d'une intervention. En d'autres termes, le diagnostic nutritionnel est une étape nécessaire du processus de planification (BEGHIN et al, 1988).
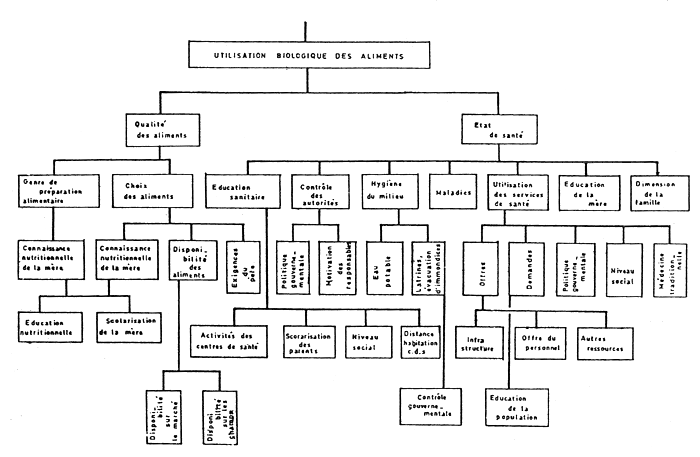
Toute la littérature montre que la malnutrition est causée par une combinaison de facteurs, faible revenu, analphabétisme, environnement malsain, services de santé insuffisants, habitudes alimentaires inadéquates, faible productivité agricole etc.…, et que tous ces facteurs s'influencent réciproquement, mais de manière différente selon chaque situation particulière. La malnutrition a de multiples causes, et sa solution exige que l'on intervienne dans plusieurs secteurs.
Dans l'ANNEXE 1 un modèle causal hypothétique est établi pour la région dont la recherche a été faite. Ce modèle nous montre tous les facteurs qui influencent l'état nutritionnel de l'individu.
Ce modèle causal nous montre que l'impact potentiel de l'éducation nutritionnelle sur l'état nutritionnel d'un individu ou d'une population peut être assez important.
Ce document sera utilisé dans le cadre d'une évaluation de l'impact du travail de vulgarisation, sensibilisation et éducation nutritionnelle fournie par le projet, Une analyse de l'état nutritionnel du groupe cible est faite; cette analyse servira comme base pour mesurer un changement éventuel après une intervention intensive du projet dans la région concernée.
La méthodologie générale suivie est expliquée dans le RWA/87/012/DOC/TR17 (choix de familles, détermination de la classe sociale, traitement des données, etc…).
Pendant la première semaine de travail à Mushonyi, l'équipe du projet (Mlle M. NYIRABAZUNGU - monitrice piscicole - et Mlle L. MAHY - nutritionniste -) ont eu l'assistance du Dr. V. PAGLIARIN, médecin-nutritionniste de l'OMS.
Le médecin à appris à l'équipe de
Pendant la visite a domicile, un médicament contre les infestations parasitaires (don de l'UNICEF) a été donne aux enfants (de plus d'un an) qui ont été considérés d'en avoir besoin. Le traitement consiste à prendre 2 comprimés par jour pendant 3 jours consécutifs. Les 2 premiers comprimés devaient être pris sous la supervision du médecin.
La caractérisation du statut nutritionnel proteino-énergétique et la définition des malnutritions ont été établies a l'aide du logiciel anthropométrique CASP du CDC, version 3.0, qui utilise les données de références NCHS-CDC.
Les mèmes familles sujets de l'étude alimentaire et socio-économique (voir RWA/87/012/DOC/TR/17), dans les secteurs de Mushonyi et Busanza ont été visitées.
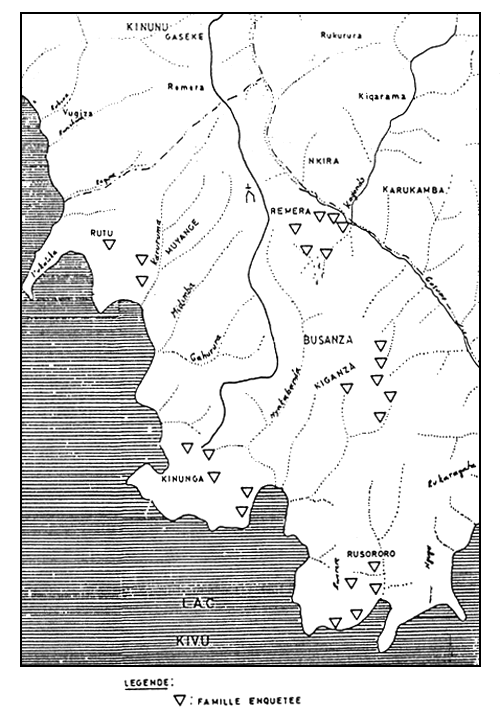
FIGURES 1 et 2 montrent la distribution des 49 familles dans les deux secteurs concernés.
Le groupe cible consiste en - la mère de famille.
- les enfants de moins de (ou égal à)
18 ans de la famille.
TABLEAU 1 montre la composition selon sexe et âge de l'échantillon.
TABLEAU 1: La composition selon le sexe et l'âge de l'échantillon.
| Mushonyi | Busanza | Total | ||
| Mères | 25 | 24 | 49 | |
| Filles | 47 | 36 | 83 | |
| Garçons | 31 | 38 | 69 | |
| Filles | < 5 ans | 17 | 8 | 25 |
| > 5 ans | 30 | 28 | 58 | |
| Garçons | < 5 ans | 11 | 10 | 21 |
| > 5 ans | 20 | 28 | 48 | |
| Total échantillon | 103 | 98 | 201 | |
L'anthropométrie nutritionnelle a pour objet la mesure des variations affectant les dimensions et l'architecture du corps humain, suivant l'âge et l'état de nutrition.
Le poids est la mesure anthropométrique la plus usuelle. Le poids
d'un enfant est une bonne indication de son etat nutritionnel,
spécialement quand l'enfant a moins de cinq ans.
Pour voir si un enfant grandit bien, son poids est compare avec
le poids “normal” ou le poids “de référence” des enfants du même
âge (ou taille).
L'appareil le plus communément employé pour les adultes est la bascule a plate-forme. Les sujets doivent se tenir debout au centre de la plate-forme. On ferra enlever les chaussures et garder le minimum de vêtements. Pour les enfants les plus petits (moins de 2 ans) un pése-bébé est utilise.
La taille est une mesure aussi importante pour l'évaluation de l'etat nutritionnel. Comme pour le poids, l'interprétation des résultats dépend de l'âge du sujet.
Pour la mesure de la taille on peut se servir d'une règle graduée fixée a un mur. La taille du sujet doit être mesurée, après avoir enlevé les chaussures, les pieds parallèles, la tête maintenue normalement.
Pendant la première année de leur vie, la circonférence du bras supérieure des enfants en bonne santé, augmente vite par la construction des muscles et des graisses. Puis la circonférence brachiale reste presque constante à une valeur de 16 cm, jusqu'à l'âge de 5 ans. Quand l'enfant devient mal nourri, les muscles sont “mangés”, les graisses disparaissent et la circonférence est réduite. Mesurer la circonférence brachiale peut être une bonne méthode pour trouver vite des enfants mal nourris dans le groupe d'âge 1 à 5 ans. Si la circonférence brachiale est entre 12,5 cm et 13,5 cm, l'enfant peut être considéré comme modérément mal nourri; si c'est moins de 12,5 cm l'enfant a une malnutrition aiguë. Pour la mesure du tour de bras, une bandelette est utilisée (FIGURE 3).
FIGURE 1: Répartition des familles enquêtées a Mushonyi
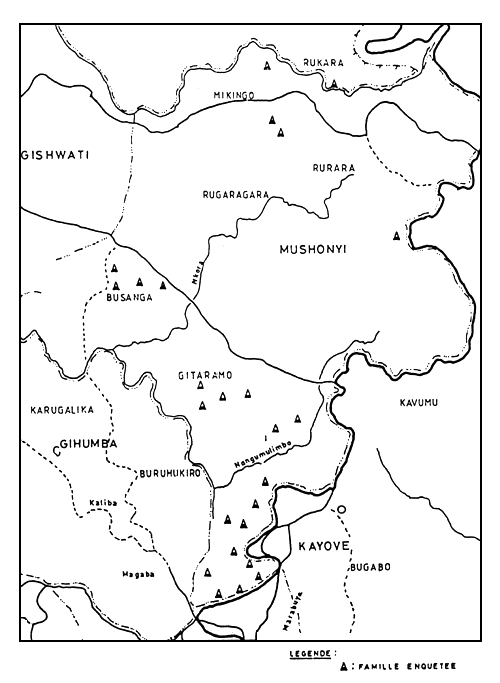
FIGURE 2: Répartition des familles enquêtées a Busanza
L'OMS souligne que l'anthropometrie reste l'outil le plus utile pour caractériser la malnutrition protéino-énergétique, en particulier chez les enfants de 0–5 ens, groupe le plus susceptible de malnutrition dans les pays en voie de développement. Les indices utilises (poids, taille, tour de tras permettent de calculer des indicateurs de la MPE:
Un poids insuffisant pour la taille, particulièrement chez le jeune enfant, entraine un risque accru de mortalité et de morbidité. Sauf en cas de famine, ce type de déficit pondéral grave ne s'observe en général que chez une faible proportion d'enfants.
Une faible corpulence due a un retard statural est extrémement fréquent. Dans certains pays, prés de 50% des enfants sont considérés comme rabougris de sorte que l'importance du phénomène ne saurait être négligée du point de vue de la santé publique (OMS, 1986).
Pour juger la croissance et le développement d'un enfant on peut aussi comparer son poids en fonction de son âge avec le poids moyen pour le même âge, sur des courbes de croissance établies par l'OMS ou NCHS.

FIGURE 3: Bandellette utilisée pour mesurer le tour de bras
L'examen clinique est une méthode assez simple et pratique, pour vérifier l'etat nutritionnel d'un individu ou d'un groupe d'individus.
Cette méthode est basée sur la recherche des changements, qui sont en rapport avec une mauvaise nutrition et qui peuvent être détectés par l'observation ou la palpation des tissus épitheliaux (peau, yeux, cheveux etc…) et des organes (rate, glande thyroïdienne etc…). Cette méthode peut être complétée par les examens biochimiques.
FIGURE 4 montre un diagramme avec les troubles nutritionnels appelant une action prioritaire selon l'OMS (OMS, 1976).
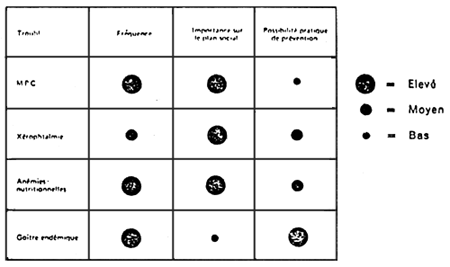
FIGURE 4: Troubles nutritionnels appelant une action prioritaire selon l'OMS
Chez l'homme, et particulièrement chez le nourrisson et l'enfant d'âge préscolaire, la carence en vitamine A affecte le plus souvent les yeux - atteinte interne: diminution de l'adaptation à l'obscurité conduisant finalement à l'héméralopie; atteinte externe: lésions destructives de la cornée aboutissant souvent à la cécité. La carence en vitamine A s'accompagne habituellement de malnutrition protéino-énergétique (MPE). Elle est fréquemment précipitée par les infections, particulièrement la gastro-entérite et la rougeole.
Afin de faciliter la modification et la comparaison des données, une classification uniforme des lésions oculaires existe et est utilisée par l'auteur (TABLEAU 2).
TABLEAU 2: Classification des lésions oculaires par manque de vitamine A (OMS)
| Classification | Signes primaires |
| X1A | Xerosis conjonctival |
| X1B | Taches de Bitot avec xérosis conjonctival |
| X2 | Xérosis cornéen |
| X3A | Ulcération cornéenne avec xérosis |
| X3B | Kératomalacie |
Signes secondaires | |
| XN | Cécité |
| XF | Fond d'oeil xérophtalmique |
| XS | Cicatrices cornéennes. |
Une carence en iode entraîne un développement exageré de la thyroïde (hyperplasie), aussi appelé goitre ou strume, et un affaiblissement de l'activité glandulaire et du métabolisme basal (hypothyroïde).
Lorsque l'apport en iode est insuffisant pendant la grossesse, la carence se manifestera chez l'enfant sous forme de crétinisme caractérisé par une débilité mentale, une dégénérescence physique et un métabolisme basal affaibli.
Le goitre endémique résulte d'une carence en iode qui se manifeste dans toutes les couches de la population d'une certaine région (en particulier des régions montagneuses ou très éloignées de la mer).
Outre un déficit absolu en iode, on a constaté aussi des manifestations carentielles dûes à l'ingestion d'aliments renfermant des combinaisons qui ont une action inhibitrice sur la thyroïde (substances goitrogènes comme le choux, le manioc, les graines des Brassica spp (HENDERICKX, 1987)).
Pour détecter un goitre, on examine la glande thyroïdienne, visuellement et par palpation, pour estimer le degré de l'élargissement de la glande TABLEAU 3 montre la classification utilisée (HETZEL, 1988).
TABLEAU 3: Classification pour l'estimation de l'élargissement de la thyroïde
| Groupe 0: | pas de goitre |
| Groupe 1a: | goitre détectable |
| Groupe 1b: | goitre palpable et visible seulement quand le cou est tendu. |
| Groupe 2: | goitre visible quand le cou est en position normale; la palpation n'est pas nécessaire pour la diagnose. |
| Groupe 3: | très grand goitre, visible d'une distance considérable. |
La maladie qui se manifeste en cas de carence en fer est l'anemie microcytaire: les globules sanguins contiennent moins de matière colorante et sont plus petits. Par suite d'une diminution du taux d'hémoglobine l'apport en O2 diminue, ce qui se traduit par la fatigue et l'apathie. Il se peut que la carence en acide folique, vitamine B12 et protéines joue aussi un rôle. Les symptômes de l'anémie sont:
L'anémie peut être dûe soit à un apport alimentaire insuffisant en fer, soit à un défaut d'absorption intestinale ou à une infestation d'ankylostomes.
Une diagnose préliminaire peut être faite, par l'examen de la conjonctive de la paupière inférieure. On peut comparer la rougeur de la conjonctive du sujet avec celle d'une personne normale (par ex. soi-même).
Selon la pâleur 3 classes sont considérées:
Toute maladie grave, qu'elle soit aiguë ou chronique, diminue l'appétit, augmente les besoins en vitamines (ex. vitamine A) et a d'autres effets sur le métabolisme général. L'effet synergique habituel entre de nombreuses infections et la malnutrition (habituellement du type MPE) est bien connu.
Les épisodes infectieux ont fréquemment pour effet de négativer le bilan énergétique et protéique par suite de l'anorexie, de phénoménes cataboliques et d'une malabsorption dans les maladies diarrhéiques. Des épisodes infectieux fréquents freinent le développement staturo-pondéral et expliquent sans doute que la prise de poids se fasse a une vitesse variable (OMS, 1986).
L'influence d'une infection sur l'état nutritionnel étant importante; une diagnose de ceci a été considérée comme utile. Pour détecter une infection (en cours ou dans le passé proche) un examen de la rate par palpation peut être recommandé: un patient infecté a la rate gonflée. Cette technique de palpation est quand même subjective et exige une certaine expérience.
Les vaccinations protègent l'enfant contre les maladies. Elles doivent être pratiquées chez l'enfant à certains âges et dans un ordre fixé. Le rappel est ensuite indispensable pour donner toute sa valeur à la vaccination.
Les principaux vaccins sont:
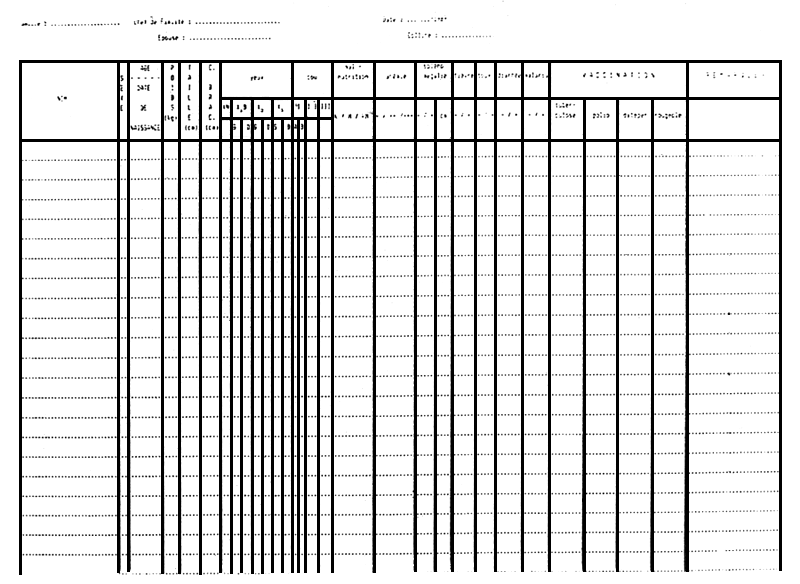
La date et le type de vaccination doivent être notes sur la fiche de santé de l'enfant (voir FIGURE 5).
Le contrôle de la carte des vaccinations (carte de santé) peut démontrer:
Un formulaire a été utilisé pour noter toutes les données recueillies (ANNEXE 2).
FIGURE 5: Carte de santé distribuée par l'UNICEF dans les Centres de Santé
 |  |
La sante de la famille dépend de beaucoup de facteurs (ANNEXE 1)
Il été demande aux méres:
La présence d'une (ou des) épisode (s) de diarrhée chez les enfants est un bon indicateur de l'état de santé, aussi bien que la presence des vers.
La disposition d'une latrine, l'état de la latrine et son usage sont de bons indicateurs pour évaluer l'hygiène du milieu. La construction de latrines est une étape importante de la lutte contre les maladies parasitaires. Les latrines les plus élémentaires comporteront une fosse profonde, protégée par un édicule avec une porte munie d'un système de fermeture. L'orifice sera ferme par un couvercle pour maintenir une obscurité totale dans la fosse. Cette fosse devra être creusée loin du puits, car le risque de contamination de l'eau du puits est important.
L'hygiène dans la maison, dans la cuisine est aussi importante pour évaluer l'état de santé de la famille.
L'éloignement de l'habitation d'une source potable sert aussi bien comme indicateur.
Une série de questions a été demandée à la mère, avec le but de:
Les réponses ont été notées très rapidement avec le système des choix multiples. Il faut remarquer que les réponses ne sont jamais suggérées à la femme, pour éviter d'avoir des réponses malhonnêtes.
Les groupes d'adultes présentent d'importantes différences de taille dans les diverses parties du monde.
Le poids corporel, quand il est rapporte à la taille, a une influence sur la santé de sorte qu'on a proposé une gamme de poids pour la taille acceptable ou désirable (OMS, 1986). Pour les pays en développement, il n'existe pas d'études de prospective à long terme portant sur un grand nombre d'adultes.
Quand on exprime le poids pour la taille (masse/taille2, indice de Ouetelet), ce rapport dépend très peu de la taille effective. Selon l'indice, un classement du degré de corpulence existe pour les adultes.
TABLEAU 4 montre les résultats anthropométriques des mères de familles.
TABLEAU 4: Résultats des mesures anthropométriques des mères de l'échantillon
| Poids par rapport a la taille (%) | indice de Quetelet (g/cm2) | tour de bras (%) | |||
| 24,5%: | sous-poids | 18,4%: | très maigre | 12,8%: | tour de bras standard |
| 65,3%: | poids souhaitable | 46,9%: | maigre | 40,4%: | 90–99% du standard |
| 10,2%: | sur-poids | 30,6%: | normale | 29,8%: | 80–89% du standard |
| 4,1%: | corpulent | 12,8%: | 70–79% du standard | ||
| 2,1%: | 60–69% du standard | ||||
| 2,1%: | < 60% du standard | ||||
L'indice de Quetelet des mères est très bas: 65,3% des mères sont maigres ou très maigres, tandis que pour le poids (par rapport à la taille) 24,5% des mères sont sous-poids. 17% des mères ont un tour de bras trop petit (moins de 80% du tour de bras standard).
Des 153 enfants examines, la moitié est sous-poids (10% des enfants ont un poids moins de 60% du poids de référence).
61 enfants (39,9%) ont une taille qui est moins de 2 écart-types de la taille “normale” (selon l'âge). Ces enfants sont considérés être trop petits pour leur âge (malnutrition chronique). L'âge moyen de ces enfants sous-taille est: 104 mois (8 ans 8 mois). Le nombre d'enfants sous-taille est plus élevé a Busanza (24%) qu'à Mushonyi (16%).
Le nombre d'enfants qui ont un poids faible selon leur taille est 5 (3,27%), c. -a-d. ce sont les enfants qui ont un poids corporel moins que la médiane diminuée de deux écarts-types. Ces enfants sont considérés comme souffrant d'une malnutrition aiguë. Tous ces enfants sont retrouves à Busanza.
TABLEAU 5 montre la circonférence brachiale moyenne par classe d'âge. Le tour de bras est un indice assez spécifique et sensible pour estimer le risque de décès (BRIEND, 1989).
Dans la classe d'âge 1–5 ans, il n'y a pas d'enfants avec un tour de bras de moins de 13,5 cm.
| âge (mois) | 0–23 | 24–59 | 60–119 | 120–179 | 180–216 | total |
| sexe | ||||||
| Mushonyi | " | |||||
M | 13.20 | 15.00 | 15.45 | 17.13 | 25.00 | 15.74 |
F | 13.20 | 15.00 | 15.36 | 18.69 | 25.33 | 16.60 |
| Total | 13.20 | 15.00 | 15.40 | 18.10 | 25.25 | 16.26 |
| Busanza | ||||||
M | 13.00 | 14.00 | 14.92 | 17.21 | 20.67 | 15.89 |
F | 13.33 | 15.40 | 15.00 | 18.50 | 23.44 | 17.89 |
| Total | 13.14 | 14.70 | 14.95 | 17.68 | 22.75 | 16.85 |
Une description de la famille enquêtée a été faite dans le document (RWA/87/012/DOC/TR/17 (6.1) (ethnie, classe sociale, âge moyen, alphabétisation, activité etc…).
L'âge moyen de la mère est 41 ans, le nombre moyen d'enfants vivants est 5. Le nombre de grossesses moyennes (a cet âge) est 7,6 (s = 3.4). Le rapport nombre de grossesses/enfants vivants est en moyenne 1.5; dans 19% des familles enquêtées ce rapport est égal à ou plus que 2. Ceci veut dire que pour chaque enfant vivant, la mère a été 2 fois enceinte. La valeur maximale rencontre est 4!
A Mushonyi, presque toutes les familles ont des infections de la peau, qui sont le résultat de la présence de la gale; a Busanza les sujets souffrent beaucoup moins de cette infestation.
Des mères examinées, 35% présente le stade +; 20% présente le stade ++. Même si l'utilisation d'un seul critère pour définir la carence en fer ne permet pas d'en faire le diagnostic, ces résultats peuvent indiquer l'importance de ce phénoméne. (l'anémie affecte environ 36% des individus dans les pays en développement (DE MAEYER, 1989).
Les causes de l'anémie ferriprive chez la femme peuvent être multiples: beaucoup de grossesses, allaitement, menstruation. pertes de sans par des parasitoses, biodisponibilité trop casse Cette dernière cause est aussi vraisemblable, puisque les aliments contenant de la vitamine C (fruits, feuilles vertes sont peu manges (RWA/87/012/DOC/TR/17; 6.2.3 et 6.4.4.4. L'effet de l'acide ascorbique sur la biodisponibilité du fer alimentaire est remarquable, toute augmentation du premier entrainant une augmentation parallèle du second.
Chez 33% des mères, des tâches de Bitot (X1B) ont été detectées. Ce chiffre est assez élevé. De nouveau ces résultats demandent d'être confirmes par une évaluation biochimique des sujets.
Des facteurs alimentaires entraînant l'avitaminose A peuvent être: faible apport d'aliments d'origine animale (viande, beurre, lait etc…), faible apport d'aliments contenant des carotenoides provitaminiques (carottes, mangues, papayes, feuilles vertes, etc. …), régime alimentaire très pauvre en graisses, (un apport minimum est nécessaire pour l'utilisation correcte du carotène).
Dans l'échantillon, les résultats suivants ont été trouves (TABLEAU 6):
TABLEAU 6: Prévalence du goitre chez les mères examinées selon les stades
| Ia | Ib | II |
| 29% | 8% | 8% |
En totalité, 45% des mères ont une glande thyroïdienne élargie. Ce chiffre indique que le goitre peut être un problème de santé publique dans cette région. C'est sûr que le facteur du milieu joue un rôle très important dans l'apparition du goitre. Mais aussi la consommation des aliments goitrogénes peut jouer un rôle. A Kayove, le légume le plus cultivé et consommé est le choux, tandis que le manioc est aussi souvent mangé!
16,3% des mères ont un gonflement de la rate (en moyenne 1,7 cm), la plupart étant des femmes de Mushonyi (au contraire la plupart des enfants ayant une splénomégalie, sont de Busanza).
Dans le TABLEAU 7 la répartition de l'échantillon selon le sexe, l'âge et secteur est représentée.
| âge (mois) | 0–23 | 24–59 | 0–119 | 120–179 | 180–216 | total |
| sexe | ||||||
| Mushonyi | ||||||
F | 5 | 12 | 14 | 13 | 3 | 47 |
| 3,3% | 7,9% | 9,2% | 8,6% | 2,0% | 30,9% | |
M | 5 | 6 | 11 | 8 | 1 | 39 |
| 3,3% | 3,9% | 7,2% | 5,3% | 0,7% | 20,4% | |
| Total | 10 | 18 | 25 | 21 | 4 | 78 |
| 6,6% | 11,8% | 16,4% | 13,8% | 2,6% | 51,3% | |
| Busanza | ||||||
F | 3 | 5 | 10 | 8 | 10 | 36 |
| 2,0% | 3,3% | 6,6% | 5,3% | 6,6% | 23,7% | |
M | 5 | 5 | 12 | 13 | 3 | 38 |
| 3,3% | 3,3% | 7,9% | 8,6% | 2,0% | 25,0% | |
| Total | 8 | 10 | 22 | 21 | 13 | 74 |
| 5,3% | 6,6% | 14,5% | 13,8% | 8,6% | 48,7% |
Des enfants examinés, la moitié a le signe clinique d'anémie:
stade ++: 5,9% dont 4,6% sont des filles
stade +: 43,8% dont 19% sont des filles
Il y a seulement 1 enfant (sur 153) de moins d'un an qui montre le stade + (ce qui est normal: les enfants allaités ont une réserve de fer dès la naissance, qui les couvre les 6 premiers mois).
Les résultats de l'examen se trouvent dans le TABLEAU 8.
TABLEAU 8: Prévalence du stade X1B chez les enfants (0–18 ans)
| filles | garçons | total | |
| 3,9% | 2,0% | 5,9% |
Un des critères pour déceler l'existence éventuelle d'une carence en vitamine A posant un problème de santé publique est d'avoir plus de 2,0% de X1B chez les enfants (0–5 ans) de la population exposée: dans notre échantillon le pourcentage est 0,99%.
La prévalence du goitre est assez élevée. Les résultats se trouvent dans le TABLEAU 9. Dans ce tableau on peut voir que 41% des enfants entre 0 et 18 ans ont un goitre ce qui est un indicateur que le goitre peut être un problème de santé publique (critére: plus que 30% de la population ayant un goitre). Un groupe d'âge de 10 a 16 ans a été distingue dans le groupe des filles, puisque les filles de cet âge sont plus sensibles a développer un goitre.
Pendant notre enquête, des enfants avec des signes typiques du crétinisme ont été remarques dans la communauté: un examen biochimique doit le confirmer.
TABLEAU 9: Prévalence des stades Ia, Ib et II du goitre chez les enfants de 0 a 18 ans (en %)
| Ia | Ib | II | Total | |
| filles (total) | 17% | 6% | 0,7% | 23,7% |
| filles de 10 à 16 ans | 7% | 3% | 0% | 10% |
| garçons | 16% | 1% | 0,7% | 17,7% |
| Total | 33% | 7% | 1,4% | 41,4% |
11% des enfants présentent une splénomégalie (en moyenne 1,2 cm,
Le contrôle de la carte de vaccinations des enfants n'etait pas facile. Beaucoup de mères avaient “perdu” les cartes. La majorité des enfants n'a alors pas été contrôlée. 37% des enfants ont surement été vaccines contre la tuberculose, tandis que 4,67 des enfants n'ont surement pas été vaccines.
Bien souvent les mères ont amène leurs enfants au dispensaire pour les primo vaccinations mais elles outlient les rappels. Les mères ne réalisent pas qu'un rappel néglige est un vaccin perdu pour l'organisme.
A Busanza, les mères étaient plus négligentes a propos de le santé, la nutrition de leurs enfants.
Les réponses sur chaque question sont analysées ci-dessous.
* Ou'est-ce qu'une bonne nourriture?
Sur cette question, la réponse était toujours une énumération des aliments (hariçots, pommes de terre, légumes etc …). 20% des femmes a Mushonyi ont répondu “un repas complet” tandis qu'a Busanza seulement 4%.
Néanmoins, si on demande la signification du repas complet, 8% des femmes de Mushonyi disent qu'un repas complet contient des aliments de chaque groupe d'aliments, mais elles donnent des exemples faux.
* Que faites-vous des restes d'aliments après un repas?
La majorité des familles gande les restes d'un repas dans une casserole avec couvercle (couvercle, pièce de marmite ou feuilles de bananier). Presque personne ne jette les restes d'un repas.
* Combien de temps peut-on garder des aliments cuits?
Les femmes savent bien doser les repas a préparer: en general l'aliment de base est consommé le jour même: les haricots sont prépares pour plusieurs repas - on les garde 1,2 ou 3 jours au maximum. En conséquence, presque 70% des femmes disent qu'elles gardent les aliment une journée.
* Qu'arrive-t-il aux aliments cuits qui sont conserves pendant beaucoup de temps?
Les femmes sont bien conscientes du fait que des aliments cuits se détériorent après quelque temps. Néanmoins, il n'y a qu'une femme qui dit qu'en mangeant des aliments détériorés on peut devenir malade.
* Connaissez-vous les groupes d'aliments, (Lesquels?)
Seulement 8% des mères connaissent le groupe qui donne de la force, celui qui construit notre corps et celui qui nous protège contre les maladies. Ces femmes savent donner de bons exemples de chaque groupe. Ces femmes visitent régulièrement on centre nutritionnel.
En résumant, on peut conclure que
* Questions pratiques
* Qu'est-ce qu'une bonne croissance d'un enfant?
A Mushonyi 48% des mères ont répondu qu'un enfant qui mange bien a une bonne croissance. L'effet secondaire de bien manger (=augmentation du poids) était répondu par 24% des femmes de Mushonyi. A Busanza la fréquence de ces réponses est respectivement 25% et 17%. 35% des femmes ont dit qu'une bonne croissance c'est l'absence de maladies.
On peut dire qu'environ un tiers des femmes réalisé la relation entre bien manger et bien grandir.
* Qu'est-ce qu'une bonne santé?
La moitié des femmes ont repondu que c'est l'absence de maladies: 40% des femmes ont mentionné que l'enfant doit avoir de l'appetit, qu'il doit bien manger pour avoir une bonne santé. Même 33% des femmes ont dit que l'enfant doit bien agrandir.
* Oue faites-vous quand votre enfant a des vers?
67% des femmes envoient leur enfant chez le medécin pour le faire traiter. A Busanza il y a 17% des mères qui ne prennent aucune initiative pour débarrasser leurs enfants des vers.
A Mushonyi 24% des femmes ont donne des recettes alimentaires pour soigner leur enfant: donner du pain, bouillie, riz, bière de bananes, haricots etc.…
* Oue faites-vous quand votre enfant a la diarrhée?
Relativement beaucoup des femmes (23%) donnent le traitement adéquat: donner de l'eau avec du sucre et du sel. La moitié des femmes vont aller au médecin, et un tiers change le repas de l'enfant (donner des oeufs, bananes grillées, du riz, du lait etc…).
A Busanza 21% des femmes vont donner des médicaments traditionnels.
* Oue faites-vous quand votre enfant a le Kwashiorkor?
Les femmes savent bien que le Kwashiorkor est une maladie de malnutrition. Seulement 18% des femmes aménent leur enfant chez le médecin. Le remède utilise par les femmes c'est de donner des aliments différents. La fréquence de citation a été, calculée (TABLEAU 10).
TABLEAU 10: Fréquence de citation des aliments contre le Kwashiorkor
| Légumes | 51% |
| Indugu (Haplochromis spp) | 31% |
| Injanga (Limnothrissa miodon) | 22% |
| Bouillie | 14% |
| Lait | 14% |
| Viande | 14% |
| Soya | 10% |
| Poissons | 8% |
* Oue faites-vous quand votre enfant a la malaria?
La plupart des femmes (75%) sont d'avis d'amener le malade chez le médecin.
* Peut-on devenir malade en buvant de l'eau très claire et qui semble propre?
La majorité des mères (80%) sont convaincues qu'il n'y a aucun danger de boire de l'eau claire. Boire de l'eau qui sort d'un robinet n'a pas de risques! Personne ne fait bouillir l'eau avant de la boire (pénurie de bois, temps).
* Y a-t-il des aliments qui protegent contre les maladies.
Toutes sortes d'aliments existent selon les femmes.
Le groupe d'aliments le plus souvent mentionné est: les légumes 57% des femmes). Les légumes protègent contre:
| Toutes les maladies | : | 18.4% |
| Le Kwashiorkor | : | 18.4% |
| Maladies des veux | : | 8.1% |
| Le malaria, les vers. constipation, sans | : | 14.1% |
Concernant la fréquence de citation des poissons, il y a une différence entre Mushonyi (16%) et Busanza (50%): les poissons protègent surtout contre le Kwashiorkor.
En résumant, on peut dire que:
* Quelles maladies reviennent le plus souvent dans le ménage chez les adultes? (et la cause)
Les deux maladies qui sont le plus fréquentes chez les adultes sont les maux de tête et les vers. A Busanza aussi la malaria est mentionnée (42%). Ce qui est frappant c'est qu'en genéral toutes les maladies sont causées par les vers (les maux de tête, maladies d'estomac, des dents, la toux, le dos etc…). Mais la cause des vers mêmes est très mal connue: c'est l'estomac qui n'aime pas les aliments, c'est de ne pas manger un repas complet ou bien on ne sait pas la cause.
* Quelles maladies reviennent le plus souvent dans le ménage chez les enfants?
Selon les mères, les enfants sont le plus souvent infestés par les vers (75%). A Busanza il y a la malaria (causée par les moustiques, le froid, des petits insectes ou on ne sait pas).
A Mushonyi est mentionné la fievre (causé par des vers, peu de sang, “les maladies”, ou on ne sait pas).
Il n'y a pas de différence dans l'énumération des maladies rencontrées dans le ménage habituellement et celles rencontrées 4 semaines avant l'enquête.
La pratique
* Cuelle source d'eau utilisez-vous?
Presque tout le monde va chercher de l'eau au robinet.
* Combien de temps vous faut-il pour aller chercher de l'eau (aller/retour)?
| moins de 15 minutes | : | 58% des familles |
| entre 15 et 30 minutes | : | 24% des familles |
| entre 30 et 60 minutes | : | 18% des familles |
* Combien de fois puisez-vous de l'eau?
On va chercher l'eau une ou deux fois par jour (dépendant de la distance jusqu'au robinet).
* Avez-vous sur la parcelle: une latrine-toilette?
A Mushonyi 90% des familles ont une latrine sur la parcelle dont la moitié est très bien entretenue. A Busanza 58% des familles ont une latrine sur la parcelle dont la moitié est bien entretenue.
Les autres familles de Busanza font leurs besoins chez les voisins (13%) ou bien partout (29%).
* Oui les utilise?
Si on a une latrine, tout le monde l'utilise, sauf les bébés.
Ouand lavez-vous les mains?
Les femmes se lavent les mains:
En résumant on peut conclure que:
B I B L I O G R A P H I E
BEGHIN, I. et al, 1989. Guide pour le diagnostic nutritionnel. 84p. Genéve, OMS.
BRIEND, A., 1989. Utilisation de l'anthropometrie pour la détection des enfants avant un haut risque de décès. pp30–38. Les carences nutritionnelles dans les pays en voie de développement, GERM. 1987.
DE MAEYER, E., 1989. La prévalence de l'anemie dans le monde. pp252–260. Les carences nutritionnelles dans les pays en voie de développement. GERM, 1987.
GARENNE, M. et al, 1989 Un critère de prévalence de la malnutrition: la survie de l'enfant. pp12–19. Les carences nutritionnelles dans les pays en voie de développement. GERM, 1987.
HENDERICKX, H., 1987. Cours de nutrition générale. Université de l'Etat. Gand.
HETZEL, B., 1988. The prévention and control of iodine déficiency disorders. 123p. Nutrition Policy Discussion paper no3. UN.
OMS, 1976. Carence en vitamine A et xérophtalmie. Rapport d'une réunion mixte OMS/USAID. Genève.
OMS, 1986. Besoins énergétiques et besoins en protéines. Rapport d'une consultation conjointe d'experts FAO/OMS/UNU. Genève.
HUISINGA, C., Promotion et vulgarisation nutritionnelle de Limnothrissa miodon. Gisenyi, projet RWA/87/012, 51 p. RWA/87/012/DOC/TR/01.
SIBONA, F., Aspects socio-économiques au niveau de la production et de la commercialisation du Limnothrissa miodon au lac Kivu Rwanda). Gisenyi, projet RWA/87/012, 45 p. RWA/87/012/DOC/TR/02.
REUSENS, M., programme de recherche halieutique au lac Kivu en particulier sur le Limnothrissa miodon. Gisenyi, projet RWA/87/012, 115 p. RWA/87/102/DOC/TR/03.
HANEK, G., (red.), Rapports de voyages nos 1–15 du projet PNUD/FAO-RWA/87/012. Gisenyi, projet RWA/87/012, 141 p. RWA/87/012/DOC/TR/04.
TIETZE, U., système de crédit bancaire pour les pêcheurs du lac Kivu auprès des Banques populaires du Rwanda. Gisenyi, projet RWA/87/012, 30 p. RWA/87/012/DOC/TR/05.
HANEK, G., BAZIRAMWABO, T., REUSENS, M., BRU, H., et DIOUELOU, J. La pêche d'Isambaza (Limnothrissa miodon) au lac Kivu. Gisenyi, projet RWA/87/012, 91 p. RWA/87/012/DOC/TR/06.
HANEK, G., (red.), Rapports de voyages nos 16–30 du projet PNUD/FAO-RWA/87/012. Gisenyi, projet RWA/87/012, 116 p. RWA/87/012/DOC/TR/07.
DIAKITE, B., Essais de fumage d'Isambaza (Limnothrissa miodon) au Rwanda. Gisenyi, projet RWA/87/012, 28 p. RWA/87/012/DOC/TR/08.
GRASSET, G., Evaluation des techniques et engins de pêche au lac Kivu. Gisenyi, projet RWA/87/012, 14 p. RWA/87/012/DOC/TR/09.
BRU, H., La commercialisation de l'Isambaza (Limnothrissa miodon) au Rwanda. Gisenyi, projet RWA/87/012, 39 p. RWA/87/012/DOC/TR/10.
HANEK, G., (red.), Rapports de voyages nos 31–45 du projet PNUD/FAO-RWA/87/012. Gisenyi, projet RWA/87/012, 122 p. RWA/87/012/DOC/TR/11.
TIETZE, U. et BRU, H., Rapport du cours de formation en crédit bancaire pour les pêcheurs du lac Kivu, Rwanda. Gisenyi, projet RWA/87/012, 44 p. RWA/87/012/DOC/TR/12.
JOHANNESSON, K., M. LAMBOEUF., Estimation acoustique de l'abondance de stock d'Isambaza (Limnothrissa miodon) du lac Kivu, par méthode basée sur le comptage des échos de poissons. Gisenyi, projet RWA/87/012, 64 p. RWA/87/012/DOC/TR/12.
COPPOLA, S.R., Organisation du centre de traitement des donnees du projet. Gisenyi, projet RWA/87/012, 12 p. RWA/87/012/DOC/TR/14.
HANEK, G., (red.) Rapports de voyages nos 46–60 du projet PNUD/FAO-RWA/87/012. Gisenyi, projet RWA/87/012, 117 p. RWA/87/012/DOC/TR/15.
HANEK G. et BAZIRAMWABO, T., Compte rendu du séminaire “Trente ans après l'introduction de l'Isambaza au lac Kivu”. Gisenyi, projet RWA/87/012, 112 p. RWA/87/012/DOC/TR/16.
MAHY, L., Etude alimentaire et socio-économique dans la commune de Kayove. Gisenyi, projet RWA/87/012, 62p. RWA/87/012/DOC/TR/17.
COACKLEY, A.D.R., Construction d'une pirogue pour la senne tournante au lac Kivu, Rwanda. Gisenyi, projet RWA/87/012, 19 p. RWA/87/012/DOC/TR/18.
HANEK, G., (red.) Rapports de voyages nos 61–75 du projet PNUD/FAO-RWA/87/012. Gisenyi, projet RWA/87/012, 119 p. RWA/87/012/DOC/TR/19.
LAMBOEUF, M., Estimation de l'abondance du stock d'Isambaza (Limnothrissa miodon) résultats de la prospection acoustique de septembre 1989. Gisenyi, projet RWA/87/012, 13 p. RWA/87/012/DOC/TR/20.